妊婦健診で行うエコー検査は、おなかの赤ちゃんの成長を確認できる大切な検査です。超音波を使って赤ちゃんの様子を画像で見ることができ、多くの妊婦さんが楽しみにされる健診のひとつでもあります。
この記事では、エコー検査の種類や方法、検査でわかること、費用や公費補助について詳しく解説します。エコー写真の見方もご紹介しますので、これから妊婦健診を受ける方はぜひ参考にしてください。
妊婦健診のエコー検査とは
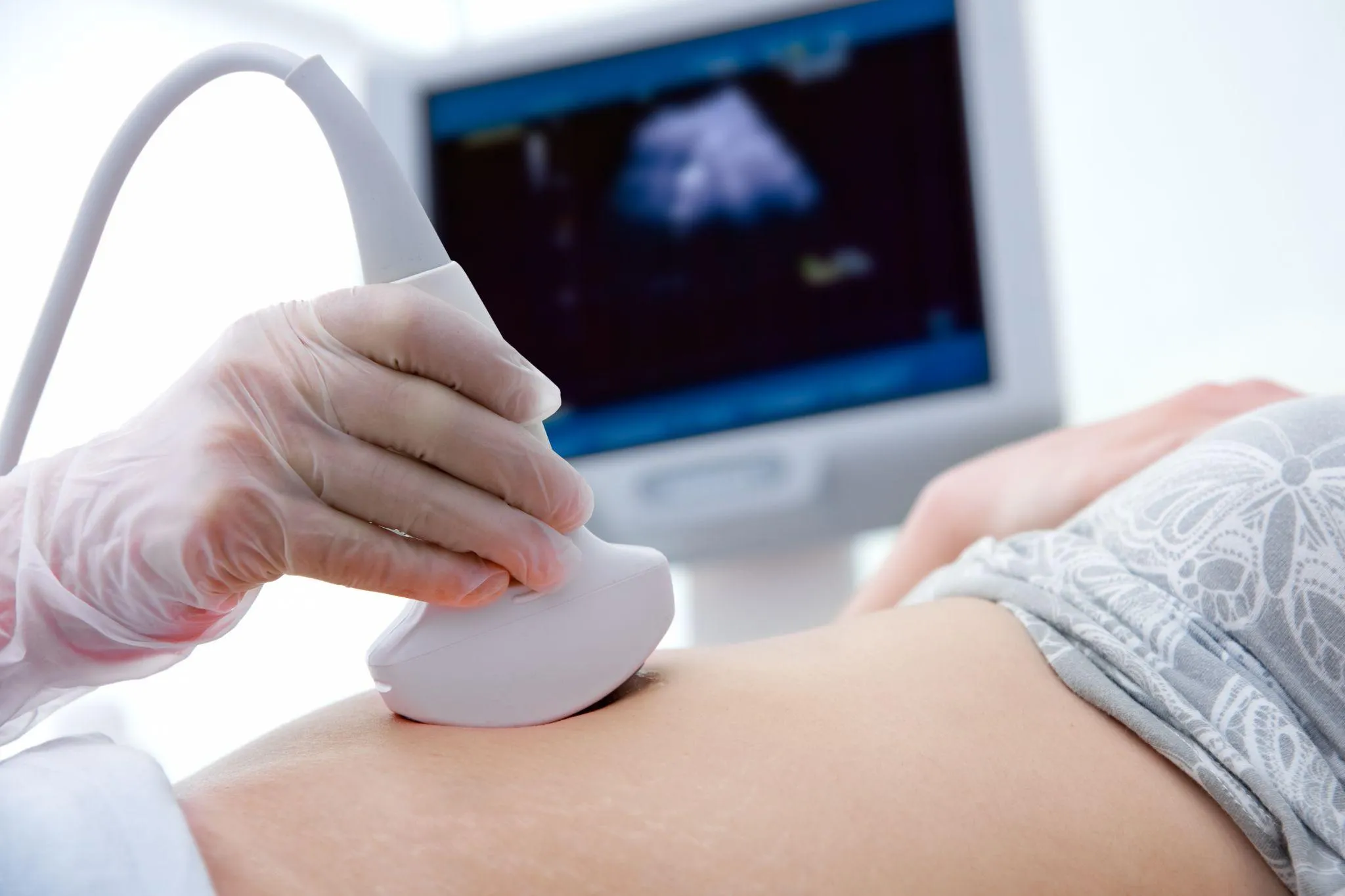
エコー検査は、正式には「超音波検査」と呼ばれる検査方法です。人間の耳には聞こえない高い周波数の音波(超音波)を体に当て、その反射波を画像化することで、おなかの中の赤ちゃんや子宮の状態を確認します。
魚群探知機と同じ原理で、超音波が羊水の中を通り、赤ちゃんの体にぶつかって跳ね返ってくる様子を画像として見ることができます。X線検査とは異なり、母体や赤ちゃんへの悪影響が報告されていない安全な検査方法です。
妊婦健診では、赤ちゃんが順調に成長しているか、子宮や胎盤に異常がないかを確認するために、定期的にエコー検査を行います。医師にとっては診断のための重要な検査であり、妊婦さんにとっては赤ちゃんの様子を直接見られる貴重な機会となります。
エコー検査の種類と方法

エコー検査には、プローブ(超音波を発する装置)のあて方や画像の表現方法によって、いくつかの種類があります。妊娠週数や検査の目的に応じて、適切な方法が選ばれます。
経膣エコー
経膣エコーは、棒状の超音波発信装置(経膣プローブ)を膣の中に挿入して検査する方法です。主に妊娠初期から妊娠11〜12週ごろまで使用されます。
赤ちゃんに近い位置から子宮を観察できるため、精密な画像が得られます。妊娠初期の段階では、胎嚢(赤ちゃんが入っている袋)の位置確認や心拍の確認、子宮筋腫や卵巣嚢腫がないかなどを同時に観察できます。
プローブは毎回消毒され、専用のカバーをつけて使用されるため衛生面も安全です。リラックスして力を抜いて受診すれば痛みはほとんど感じませんが、緊張で力が入ると挿入時に痛みを感じることがあります。痛みを感じた場合は遠慮せず医師に伝えましょう。
経腹エコー
経腹エコーは、おなかの外側からプローブをあてる方法です。妊娠中期(妊娠3〜4か月以降)から分娩直前まで使用されます。
超音波の通りをよくするために、おなかにゼリーを塗ってからプローブを滑らせるように動かします。ゼリーは無害で、検査後におしぼりで拭くだけで簡単に取り除けます。痛みはまったくありません。
経膣エコーと比べて周波数が低いため、深いところまで広い範囲を観察できます。赤ちゃんの推定体重の測定や、心臓などの臓器の確認、胎盤の位置や羊水量の確認などに使用されます。
2D・3D・4Dエコーの違い
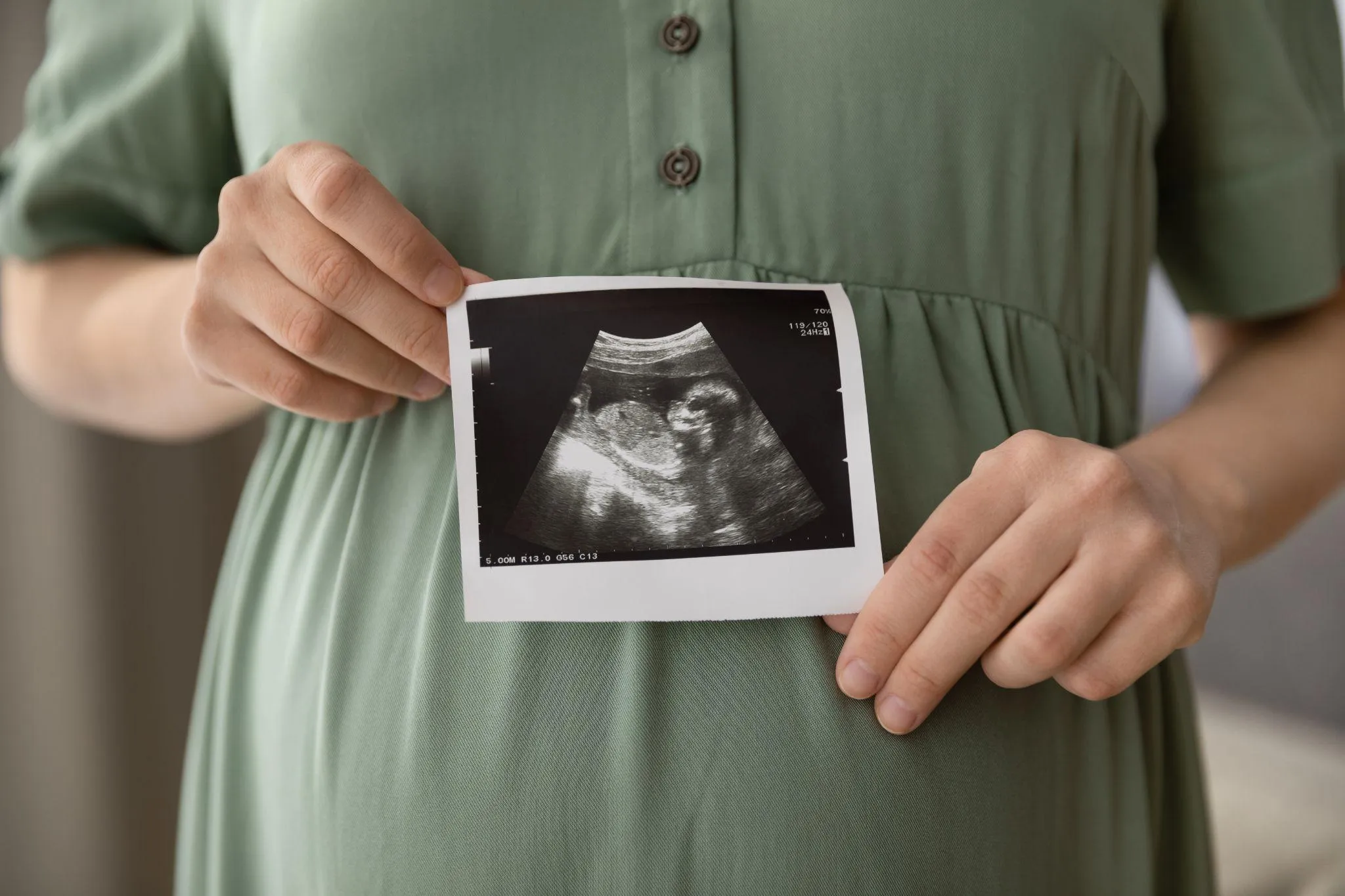
エコー検査は画像の表現方法によっても分類されます。それぞれの特徴を以下の表にまとめました。
| 種類 | 画像の特徴 | 主な用途 | 使用時期 |
|---|---|---|---|
| 2Dエコー
(超音波断層法) |
白黒の平面画像(断面図) | 赤ちゃんの成長確認、臓器の診断、医学的な検査全般 | 妊娠初期から出産まで全期間 |
| 3Dエコー | 立体的なカラー画像 | 赤ちゃんの顔立ちや体表面の確認、記念撮影 | 主に妊娠中期以降 |
| 4Dエコー | 立体画像の動画 | 赤ちゃんの動きをリアルタイムで観察、記念撮影 | 主に妊娠中期以降 |
2Dエコーは最も一般的な検査方法で、医学的な診断には主にこの平面画像が使用されます。経膣法でも経腹法でも使用され、赤ちゃんの臓器の状態や成長具合を詳しく確認できます。
3Dや4Dは赤ちゃんの表面的な形態を確認するもので、医学的な診断の基本は2Dエコーを使用します。そのため、2D画像と組み合わせて総合的に診断が行われます。
当院では、妊娠12週以降は毎回3D/4Dエコーを実施しており、赤ちゃんの様子をご覧いただけます。動画はご自身のスマートフォンで撮影していただけますし、写真はカラーでお渡ししています。
ご家族の同伴制限も設けていないため、パートナー様やお子様、ご家族皆様で一緒に赤ちゃんの成長を見守っていただけます。
エコー検査でわかること

エコー検査では、赤ちゃんの成長状態だけでなく、妊婦さんの子宮や胎盤の状態など、さまざまな情報を得ることができます。具体的には以下のような内容を確認しています。
- 赤ちゃんの成長と発育状態
- ママの子宮や卵巣の状態
- 妊娠週数と出産予定日の確定
- 胎盤の位置や羊水量の確認
それぞれ詳しく見ていきましょう。
赤ちゃんの成長と発育状態
エコー検査の最大の目的は、赤ちゃんが順調に成長しているかを確認することです。
妊娠初期には、胎嚢が子宮内に正常に着床しているか、心拍が確認できるかをチェックします。妊娠6週ごろには心拍の確認ができ、妊娠8週以降は頭や胴体の区別もできるようになります。
妊娠中期以降は、頭の直径(BPD)、太ももの骨の長さ(FL)、おなかまわりのサイズ(AC)などを計測し、推定体重を算出します。これらの数値から赤ちゃんが妊娠週数に対して適切な大きさに育っているかを評価します。
また、赤ちゃんの体勢から逆子(骨盤位)かどうかの確認や、双子などの多胎妊娠の有無もわかります。妊娠24週ごろになると性別の判断もできるようになりますが、赤ちゃんの体勢によっては判別しにくい場合もあります。
カラードップラー法を使用すると、赤ちゃんの血流の様子を確認でき、心臓の形態異常や臍帯(へその緒)の血管の本数、臍帯が赤ちゃんに巻きついていないかなども観察できます。
ママの子宮や卵巣の状態
エコー検査では赤ちゃんだけでなく、妊婦さんの体の状態も確認しています。
妊娠初期の経膣エコーでは、子宮外妊娠ではないか、子宮筋腫や卵巣嚢腫などの異常がないかをチェックします。これらは妊娠経過に影響を与える可能性があるため、早期に発見することが重要です。
妊娠中期以降は、子宮頸管の長さを測定して切迫早産の兆候がないかを確認したり、子宮口の状態を観察したりします。
妊娠週数と出産予定日の確定
妊娠初期のエコー検査では、赤ちゃんの大きさを測ることで妊娠週数を正確に算出します。
具体的には、頭殿長(CRL:頭からおしりまでの長さ)を測定し、最終月経から計算した妊娠週数と照らし合わせます。妊娠9〜10週ごろに測定した数値をもとに、出産予定日を確定することが一般的です。
出産予定日が確定すると、その後の妊婦健診のスケジュールや各種検査のタイミングを決めることができます。
胎盤の位置や羊水量の確認
エコー検査では、胎盤の位置や状態も重要な確認項目です。
胎盤が子宮口を覆うように位置している「前置胎盤」の場合、出産方法に影響するため早期に発見する必要があります。また、胎盤の位置や厚さ、血流の状態から、胎盤の機能が正常に働いているかを評価します。
羊水量の確認も重要です。羊水が多すぎる(羊水過多)場合や少なすぎる(羊水過少)場合は、赤ちゃんに何らかの異常がある可能性があるため、詳しい検査が必要になることがあります。
胎動の様子も観察でき、赤ちゃんが元気に動いているかを確認します。これらの情報を総合的に判断することで、赤ちゃんと妊婦さんの健康状態を把握しています。
エコー検査のスケジュールと頻度

妊婦健診は妊娠期間中に定期的に受ける必要があり、その中でエコー検査も計画的に実施されます。ここでは妊婦健診の基本的なスケジュールとエコー検査の頻度について解説します。
妊婦健診のスケジュール
妊婦健診は、厚生労働省により妊娠期間中に計14回受けるよう推奨されています。妊娠週数に応じて受診間隔が異なります。
| 妊娠時期 | 受診間隔 |
|---|---|
| 妊娠初期〜妊娠23週 | 4週間に1回 |
| 妊娠24週〜妊娠35週 | 2週間に1回 |
| 妊娠36週〜出産まで | 1週間に1回 |
このスケジュールは基本的な目安であり、産婦人科では妊婦さんの状態に応じて具体的な通院スケジュールを案内してくれます。医師の指示に従って定期的に受診しましょう。
妊娠初期は体調が安定していない時期ですが、赤ちゃんの重要な器官が形成される大切な時期でもあります。妊娠中期以降は受診頻度が増えますが、これは母体と赤ちゃんの状態をきめ細かく確認するためです。
エコー検査を受ける頻度
エコー検査の実施頻度は医療機関によって異なります。
毎回の妊婦健診でエコー検査を行う医療機関が多い一方で、必要に応じて数回のみ実施する医療機関もあります。公費補助の対象となるエコー検査は自治体によって異なりますが、一般的には妊娠期間中に4回程度とされています。
毎回エコー検査を希望する場合は、追加費用が自費負担となることがあります。赤ちゃんの成長を細かく確認できるメリットがありますが、費用面も考慮して医師と相談するとよいでしょう。
通院している医療機関のエコー検査の方針については、初診時や母子手帳を受け取った際に確認しておくと安心です。
エコー検査の費用と公費補助

妊婦健診は基本的に保険適用外のため、費用が気になる方も多いでしょう。ここでは、エコー検査を含む妊婦健診の費用と、負担を軽減できる公費補助の仕組みについて解説します。
エコー検査にかかる費用
エコー検査単体の費用は医療機関によって異なりますが、1回あたり2,000円前後が一般的です。診察料と合わせると、1回の妊婦健診で5,000〜10,000円程度かかります。
妊婦健診は妊娠期間中に計14回受けることが推奨されており、公費補助を利用しない場合の総費用は10万円以上かかることが一般的です。
ただし、妊婦さんに症状がある場合や異常を指摘されて診察を受ける場合は、通常の保険診療となり3割負担になります。切迫早産、妊娠糖尿病、妊娠高血圧症候群などの合併症に対する医療費には健康保険が適用されます。
公費補助の仕組みと利用方法
妊婦健診の費用負担を軽減するため、各自治体から公費補助が受けられます。
公費補助を受けるには、まずお住まいの市区町村の役所や保健センターに妊娠届を提出し、母子手帳を受け取る必要があります。母子手帳と一緒に「妊婦健康診査受診票」や「補助券」が交付されます。
公費補助の仕組みは自治体によって異なります。決められた検査項目を受けられるチケット制度の地域と、補助金額が決まっている金券制度の地域があります。
総助成額は8万円〜15万円程度です。
公費補助の金額や対象となる検査項目は自治体によって異なるため、お住まいの地域の制度を事前に確認しておくことをおすすめします。
エコー写真の見方

エコー写真には、赤ちゃんの画像とともにアルファベットや数字が記載されています。これらは赤ちゃんの各部位のサイズや妊娠週数を示す重要な情報です。
主な記号と意味は以下の通りです。
| 記号 | 意味 | 説明 |
|---|---|---|
| GS | 胎嚢(Gestational Sac) | 赤ちゃんが入っている袋のサイズ。妊娠初期に確認 |
| CRL | 頭殿長(Crown Rump Length) | 頭からおしりまでの長さ。妊娠週数の算出に使用 |
| BPD | 児頭大横径(Biparietal Diameter) | 赤ちゃんの頭の左右の直径 |
| FL | 大腿骨長(Femur Length) | 太ももの骨の長さ |
| AC | 腹部周囲長(Abdominal Circumference) | おなかまわりのサイズ |
| EFW | 推定体重(Estimated Fetal Weight) | これらの数値から算出した赤ちゃんの推定体重 |
これらの数値は、赤ちゃんが妊娠週数に対して適切な大きさに成長しているかを評価するために使用されます。数値が標準値から少しずれていても、個人差があるため過度に心配する必要はありません。気になる点があれば、医師に確認しましょう。
エコー検査で注意すべきこと

エコー検査は安全で有用な検査ですが、検査でわかることには限界があります。ここでは、エコー検査を受ける際に知っておくべき注意点について解説します。
エコー検査でわからないこと
妊婦健診のエコー検査では、赤ちゃんの状態を詳しく調べることができますが、全ての異常を発見できるわけではありません。
エコー検査で見つけにくい、またはわからない異常には以下のようなものがあります。
- 染色体異常や遺伝子異常の確定診断
- 心疾患を除く知的障害、視覚や聴覚の障害
- 皮膚の病気
- 代謝異常など体内の化学的な異常
エコー検査でわかる異常は、あくまで超音波で画像として見える範囲のものに限られます。特に、染色体異常については可能性の高さを測ることはできても、エコー検査だけでは確定診断はできません。
赤ちゃんの形態異常を詳しく調べたい場合は、「胎児超音波検査(胎児ドック・胎児スクリーニング)」という別の検査を受けることができます。これは希望する方が受ける出生前検査の一つです。
異常が見つかった場合の対応
エコー検査で何らかの異常が疑われた場合、医師から詳しい説明があります。
異常が見つかった際は、より詳しく調べるために精密超音波検査や、必要に応じて羊水検査などの追加検査を受けるかどうかを検討することになります。ご家族や医療機関とよく話し合い、十分に納得した上で決定することが大切です。
また、エコー検査の結果だけで過度に不安になる必要はありません。胎児の体勢や週数によっては正確な観察が難しい場合もあり、週数が進んでから再検査すると問題がないことも少なくありません。
エコー検査は赤ちゃんと妊婦さんの健康を守るための重要な検査です。検査でわかることとわからないことの両方を理解した上で、定期的に受診することが安心な妊娠生活につながります。
まとめ
妊婦健診のエコー検査は、赤ちゃんの成長を確認し、妊娠が順調に進んでいるかを確かめるための大切な検査です。
エコー検査には経膣エコーと経腹エコーがあり、妊娠週数に応じて使い分けられます。2D、3D、4Dといった表現方法の違いもありますが、医学的な診断には主に2D画像が使用されます。
検査では、赤ちゃんの成長と発育状態、ママの子宮や卵巣の状態、妊娠週数と出産予定日の確定、胎盤の位置や羊水量など、さまざまな情報を確認できます。
エコー写真には赤ちゃんの画像とともに、成長を示す数値が記載されています。写真をもらえる医療機関も多いので、赤ちゃんの成長記録として大切に保管してください。
当院では、妊娠12週以降は毎回3D/4Dエコーを実施し、ご家族皆様で赤ちゃんの成長を見守っていただけます。妊娠中の不安や疑問にも丁寧に対応いたしますので、お気軽にご相談ください。