妊婦健診の血液検査で「甲状腺の数値が高い」「TSHに異常がある」と指摘されることがあります。
甲状腺機能異常は20〜40代の女性に多く、妊娠をきっかけに初めて指摘されるケースも少なくありません。適切な治療を受ければ、赤ちゃんへの影響を最小限に抑え、安心して出産を迎えることができます。
この記事では、妊婦健診で甲状腺機能異常を指摘された方に向けて、検査値の見方や赤ちゃんへの影響、治療方法についてわかりやすく解説します。
妊婦健診で甲状腺検査を行う理由

甲状腺検査は、すべての妊婦に必ず実施されるわけではありません。
甲状腺機能に異常があると、妊娠の維持が困難になったり、胎児の発育に影響を及ぼしたりする可能性があります。そのため、甲状腺疾患の既往歴がある方や、甲状腺機能異常を疑う症状がある方には、妊娠初期に血液検査が推奨されます。
甲状腺の病気は20〜40代の女性に多く、妊娠・出産を経験する年代と重なります。自覚症状がないまま発症していることも少なくないため、妊婦健診で初めて異常を指摘されるケースもあります。
検査を希望する場合は、産婦人科の主治医に相談することで受けることが可能です。早期発見と適切な治療により、母児ともに良好な経過を得ることができます。
甲状腺とは?妊娠中の役割を理解する
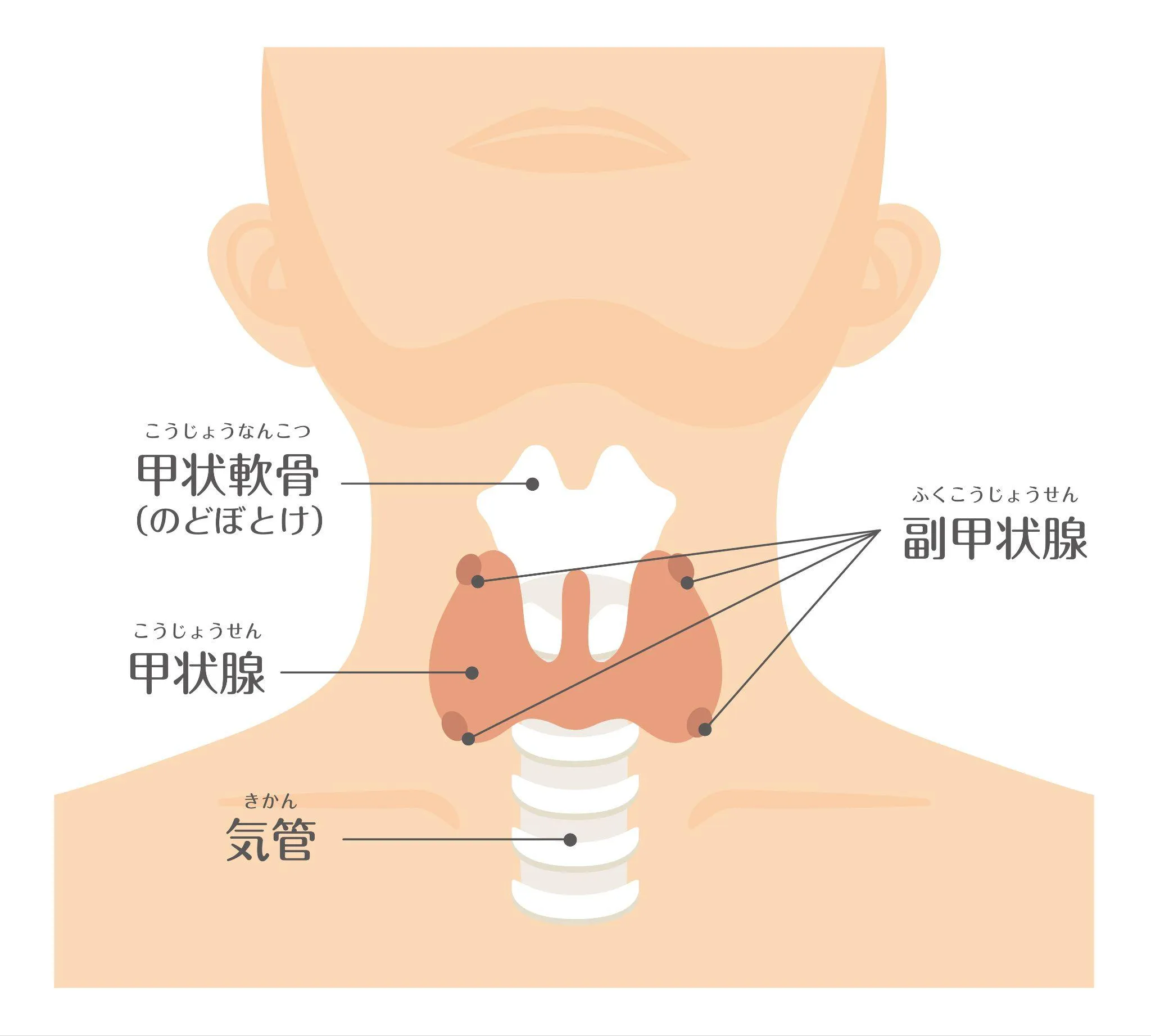
甲状腺は、のど仏の下にある蝶のような形をした臓器です。この小さな臓器が、体全体の代謝をコントロールする甲状腺ホルモンを分泌しています。
甲状腺ホルモンには、FT3(遊離トリヨードサイロニン)とFT4(遊離サイロキシン)があり、体温の調節、心拍数の維持、エネルギー産生など、生命活動に欠かせない役割を担っています。
甲状腺ホルモンが妊娠維持に果たす働き
妊娠中の甲状腺ホルモンは、妊娠の維持と胎児の発育において重要な役割を果たします。
まず、妊娠を継続するために必要な黄体ホルモンの産生を助けます。黄体ホルモンは子宮内膜を厚く保ち、受精卵が着床しやすい環境を作る重要なホルモンです。
さらに、胎児の脳神経系の発達にも深く関与しています。特に妊娠初期から中期にかけて、母体の甲状腺ホルモンが胎盤を通じて胎児に供給され、脳の正常な発育を支えます。胎児自身の甲状腺が十分に機能し始めるのは妊娠中期以降のため、それまでは母体からのホルモン供給が不可欠です。
妊娠中の甲状腺ホルモンの変化
妊娠すると、甲状腺ホルモンの需要が非妊娠時と比べて増加します。これは胎児の成長に必要なホルモン量が加わるためです。
妊娠初期には、胎盤から分泌されるhCG(ヒト絨毛性ゴナドトロピン)が甲状腺を刺激します。hCGは脳下垂体から分泌されるTSH(甲状腺刺激ホルモン)と似た作用を持つため、妊娠9〜11週頃に一時的に甲状腺ホルモンが高くなることがあります。
脳下垂体は、体内の甲状腺ホルモン量を常にチェックし、TSHの分泌量を調節することでバランスを保っています。甲状腺ホルモンが不足すればTSHを増やして甲状腺を刺激し、過剰であればTSHを減らして分泌を抑制します。
このように妊娠中は甲状腺ホルモンの変動が大きいため、検査のタイミングによっては一時的な異常値が出ることもあります。
妊婦健診で甲状腺にひっかかるとはどういうこと?
妊婦健診で「甲状腺の数値に異常がある」「甲状腺の検査値が基準範囲外」と指摘された場合、血液検査で甲状腺ホルモンやTSHの数値が基準値から外れていたことを意味します。
ただし、異常値が出たからといって、必ずしも病気があるとは限りません。妊娠中は生理的な変動により、一時的に数値が基準値を外れることがあります。そのため、再検査や精密検査を行い、本当に治療が必要な状態かを判断することが重要です。
甲状腺検査で調べる項目(TSH・FT3・FT4)
甲状腺の血液検査では、主に以下の3つを調べます。
| 検査項目 | 何を調べているか |
|---|---|
| TSH | 脳から出るホルモン。甲状腺に「ホルモンを作って」と指令を出す |
| FT4 | 甲状腺から出る主なホルモン。体の代謝をコントロールする |
| FT3 | FT4から作られるホルモン。FT4より強い作用を持つ |
これらの数値の組み合わせで、甲状腺が正常に働いているかを判断します。
TSHが高い・甲状腺ホルモンが低いと言われた場合
TSHが高く、FT4が低い、またはFT4が正常範囲内でもTSHだけが高い場合は、甲状腺機能低下症または潜在性甲状腺機能低下症が疑われます。
【甲状腺機能低下症とは】
甲状腺ホルモンが足りないため、脳が「もっと作って!」とTSHをたくさん出している状態です。代表的な原因は橋本病という病気です。
妊娠中は胎児の成長のために甲状腺ホルモンの需要が増加するため、TSHが2.5〜3.0μU/mLを超える場合には注意が必要とされます。ただし、治療介入の要否は妊娠週数や施設ごとの基準値、最新のガイドラインを踏まえて総合的に判断されます。
【潜在性甲状腺機能低下症とは】
FT4が基準範囲内にありながら、TSHが基準値上限を超えている状態です。明らかな症状はないものの、妊娠中は流産や早産のリスクが高くなる可能性が報告されており、胎児の発達への影響についても研究が続けられているため、適切な管理・治療が重要です。
足りないホルモンを薬で補うため、チラーヂンSという薬を1日1回服用します。この薬は体が作るホルモンと同じ成分で、適切に用いれば赤ちゃんへの有害な影響はないとされています。
TSHが低い・甲状腺ホルモンが高いと言われた場合
TSHが低く、FT4やFT3が高い場合は、甲状腺機能亢進症が疑われます。
【甲状腺機能亢進症とは】
甲状腺ホルモンが出すぎているため、脳が「もう作らなくていい」とTSHを減らしている状態です。代表的な原因はバセドウ病という病気です。
バセドウ病は、甲状腺を過剰に刺激するTRAb(甲状腺刺激ホルモン受容体抗体)という自己抗体が体内で作られることで発症します。
動悸、体重減少、手指のふるえ、発汗の増加、疲れやすさなどの症状が現れます。
治療は抗甲状腺薬の内服が中心となります。
妊娠初期に一時的に異常値が出る理由
妊娠初期には、前述のhCGの影響で一時的に甲状腺機能が活発になることがあります。これを「妊娠初期一過性甲状腺機能亢進症(にんしんしょき いっかせい こうじょうせん きのう こうしんしょう)」と呼びます。
全妊婦の1〜3%に見られる現象で、つわりの症状が強い方に多い傾向があります。妊娠中期以降には自然に改善するため、通常は治療の必要はありません。
ただし、バセドウ病などの真の甲状腺機能亢進症と区別するために、TRAb(甲状腺刺激ホルモン受容体抗体)などの追加検査が必要になることがあります。この鑑別診断は、胎児への抗体移行のリスクを評価する上でも重要です。
検査で異常値が出た場合は、主治医の指示に従って再検査を受け、適切な診断を受けることが大切です。
甲状腺機能異常が「赤ちゃん」に与える影響

甲状腺機能異常は、適切な治療を受けずにいると、胎児の発育や健康に影響を及ぼす可能性があります。ただし、早期に発見して適切に管理すれば、これらのリスクを最小限に抑えることができます。
「甲状腺機能亢進症」による胎児への影響
母体の甲状腺機能亢進症が適切にコントロールされていない場合、以下のような胎児への影響が報告されています。
- お腹の中での発育が遅れる
- 小さく生まれる(低出生体重児)
- 早産
- 胎児死亡
バセドウ病の場合、お母さんの自己抗体(TRAb)が胎盤を通って赤ちゃんに移ることがあります。その結果、生まれた直後の赤ちゃんに一時的な甲状腺機能亢進が起こることがあります。
また、赤ちゃんの甲状腺が腫れて大きくなり、生まれるときに気道を圧迫して呼吸が苦しくなるリスクもあります。
これらのリスクを評価するため、妊娠中はTRAbの測定が重要です。数値が高い場合は、超音波検査で赤ちゃんの甲状腺の大きさや心拍数を定期的に確認します。
「甲状腺機能低下症」による胎児への影響
母体の甲状腺機能低下症が治療されていない場合、胎児に以下のような影響が出る可能性があります。
- 小さく生まれる(低出生体重児)
- 早産
- 生まれた直後の呼吸困難
- 脳や神経の発達への影響
特に大切なのは、赤ちゃんの脳の発達です。妊娠初期から中期にかけて、赤ちゃんの脳の重要な部分が作られます。この時期にお母さんの甲状腺ホルモンが足りないと、赤ちゃんの脳の発育に影響する可能性があります。
研究では、お母さんの甲状腺機能低下が、生まれた後のお子さんの知能や発達に関係する可能性が示されています。
ただし、妊娠中に適切な甲状腺ホルモンの治療を行えば、これらのリスクは大きく減らすことができます。甲状腺ホルモンの薬による赤ちゃんへの悪影響はありません。
甲状腺機能異常が「母体」に与える影響

甲状腺機能異常は、胎児だけでなく母体の健康にも影響を及ぼします。妊娠中の合併症のリスクが高まるため、適切な管理が必要です。
「甲状腺機能亢進症」による母体への影響
治療が不十分な場合、以下のような合併症のリスクが高まります。
- 妊娠高血圧症候群
- うっ血性心不全
- 甲状腺クリーゼ(甲状腺ホルモンの急激な上昇による重篤な状態)
特に重症のバセドウ病では、心臓への負担が大きくなります。妊娠による循環血液量の増加に加えて、甲状腺ホルモン過剰による心拍数の増加や心拍出量の増大が重なるためです。
「甲状腺機能低下症」による母体への影響
治療されていない甲状腺機能低下症では、以下のような合併症が起こりやすくなります。
- 流産
- 貧血
- 妊娠高血圧症候群
- 分娩時出血量の増加
甲状腺機能低下症では全身の代謝が低下するため、妊娠の維持に必要なホルモンバランスが崩れやすくなります。特に妊娠初期の流産リスクが上昇することが知られています。
また、血液凝固能の異常により、分娩時の出血量が増加する可能性が指摘されています。
月経不順や不妊との関連
甲状腺機能異常があると、妊娠前から月経不順や不妊症の原因になることがあります。不妊治療を受けている方では、甲状腺機能の検査と必要に応じた治療が不妊治療の成功率向上につながることもあります。
妊娠を希望する段階から甲状腺機能を適切に管理することで、妊娠の成立と維持をサポートすることができます。
出産後の甲状腺機能のフォローアップ

妊娠中に甲状腺機能異常があった方は、出産後も継続的なフォローアップが必要です。産後は甲状腺機能が変動しやすく、新たな問題が生じることもあります。
バセドウ病の場合
バセドウ病は、妊娠後期に軽快することが多いですが、産後3〜6ヶ月頃に再び悪化することがあります。これは妊娠中に抑制されていた免疫機能が、出産後に回復するためと考えられています。
妊娠後期に抗甲状腺薬を減量または中止できた方でも、産後は定期的に甲状腺機能検査を受け、必要に応じて治療を再開することが大切です。
また、授乳中の抗甲状腺薬の使用については、適切な用量であれば母乳を通じた乳児への影響は最小限とされています。授乳を希望する場合は、主治医と相談しながら薬の種類や量を調整します。
橋本病や潜在性甲状腺機能低下症の場合
妊娠中に橋本病(TPO抗体陽性)と診断された方では、30〜50%前後が産後に無痛性甲状腺炎や甲状腺機能低下症を合併することが報告されています。
妊娠中に甲状腺ホルモン剤の用量を調整していた方は、出産後に妊娠前の用量に戻す必要があります。通常、産後6〜8週間後に検査を行い、用量を調整します。
産後甲状腺炎
出産後の女性の約5〜10%に、産後甲状腺炎が出現するといわれています。産後甲状腺炎は、出産後1年以内に発症する甲状腺の炎症です。
最初は甲状腺機能亢進症の症状(動悸、発汗、手の震え、イライラなど)が現れ、その後甲状腺機能低下症へと移行することが特徴です。多くは自然に回復しますが、一部の方では治療が必要になります。
特に抗TPO抗体陽性の方は産後甲状腺炎のリスクが高いため、産後3ヶ月と6ヶ月の時点でTSH測定によるスクリーニングが推奨されます。
授乳への影響
甲状腺の治療薬を適切な用量で内服している場合、授乳に差し支えることはありません。甲状腺ホルモン剤も抗甲状腺薬も、母乳中への移行量はごくわずかであり、赤ちゃんへの影響は心配ありません。
産後の体調不良が育児に影響することもあるため、疲労感や気分の落ち込みなどの症状がある場合は、早めに医師に相談してください。甲状腺機能の問題が原因である可能性もあります。
妊娠中に甲状腺機能を正常に保つための生活習慣

甲状腺機能異常の治療を受けている方は、薬物療法とともに日常生活での注意点を守ることで、より良好な状態を維持することができます。
ヨード摂取の注意点
ヨード(ヨウ素)は甲状腺ホルモンの材料となる重要なミネラルですが、摂取量には注意が必要です。
【橋本病や甲状腺機能低下症の場合】
ヨードを過剰に摂取すると、甲状腺ホルモンの産生が抑制され、甲状腺機能低下が悪化することがあります。以下の食品の摂りすぎに注意してください。
- 昆布(特にとろろ昆布)
- 昆布だし
- ひじき
- わかめ(大量摂取)
ただし、完全に避ける必要はありません。適量であれば問題ありませんが、毎日大量に摂取することは控えましょう。だしを取る際は、昆布だしよりもかつおだしや煮干しだしを選ぶとよいでしょう。
また、ヨウ素系うがい薬(イソジンなど)の長期使用も避けることが推奨されます。
【バセドウ病や甲状腺機能亢進症の場合】
一般的な食事に含まれるヨードについて、特別な制限は必要ありません。ただし、海藻類の大量摂取やヨード含有のサプリメントは避けるようにしてください。
【妊娠中に推奨されるヨード摂取量】
妊娠していない成人女性のヨード推奨量は1日150μgですが、妊婦は1日220μg、授乳婦は1日290μgが推奨されています。
甲状腺機能異常の治療を受けている方は意識的に量に気をつけましょう。
ストレス管理
ストレスは甲状腺疾患の悪化や再発の要因となることがあります。妊娠中は体調の変化や出産への不安など、さまざまなストレスを感じやすい時期です。
完全に取り除くことは難しくても、以下のような方法でストレス軽減を目指しましょう。
- 規則正しい生活リズムを保つ
- 十分な睡眠時間を確保する
- 趣味や自分のための時間を作る
- 家族や友人とコミュニケーションを取る
- 無理をせず、休息を取る
体調や気分について気になることがあれば、妊婦健診の際に遠慮なく相談してください。
禁煙の必要性
特にバセドウ病の方は、喫煙が病状を悪化させる可能性があります。
喫煙によって以下のような影響が報告されています。
- 抗甲状腺薬の効果が減弱する
- 眼球突出などの目の症状が悪化する
- 治療の効果が得られにくくなる
また、妊娠中の喫煙は、低出生体重児、早産、胎盤の異常など、胎児への直接的な悪影響も知られています。
妊娠を機に禁煙することは、甲状腺疾患の管理だけでなく、母児双方の健康にとって非常に重要です。禁煙が難しい場合は、医師や保健師に相談し、サポートを受けることをおすすめします。
まとめ
妊婦健診で甲状腺機能異常を指摘されても、適切な診断と治療を受ければ、健康な赤ちゃんを出産することは十分に可能です。
そのためには、早期発見と継続的な管理が重要です。妊娠中の甲状腺治療薬は胎児への安全性が確立されており、治療を受けずに放置する方がリスクが高くなります。定期的な検査と薬の用量調整を行い、出産後も継続的にフォローアップを受けましょう。
みなとウィメンズクリニックでは、妊娠中の甲状腺機能異常に対して適切な診断と治療を行っています。不安なことや疑問があれば、いつでもお気軽にご相談ください。